前言
骨科主要處理骨骼、關節、肌肉、韌帶、肌腱、脊椎與運動傷害相關問題。很多人以為只有骨折才需要看骨科,其實像腰痛、膝蓋痛、肩頸痠痛、手麻腳麻、關節退化、五十肩、肌腱炎與運動拉傷,都可能需要骨科醫師評估。
如果疼痛只是短暫痠痛,可能和姿勢、過度使用或肌肉疲勞有關;但若疼痛反覆出現、活動受限、麻木無力,或受傷後腫脹變形,就不建議自行忍耐。骨科就診的重點,是先找出問題來源,再依照症狀、年齡、生活型態與檢查結果安排治療、復健或後續追蹤。
目錄
一、骨科是什麼?哪些問題需要看骨科?
骨科主要治療哪些身體部位?
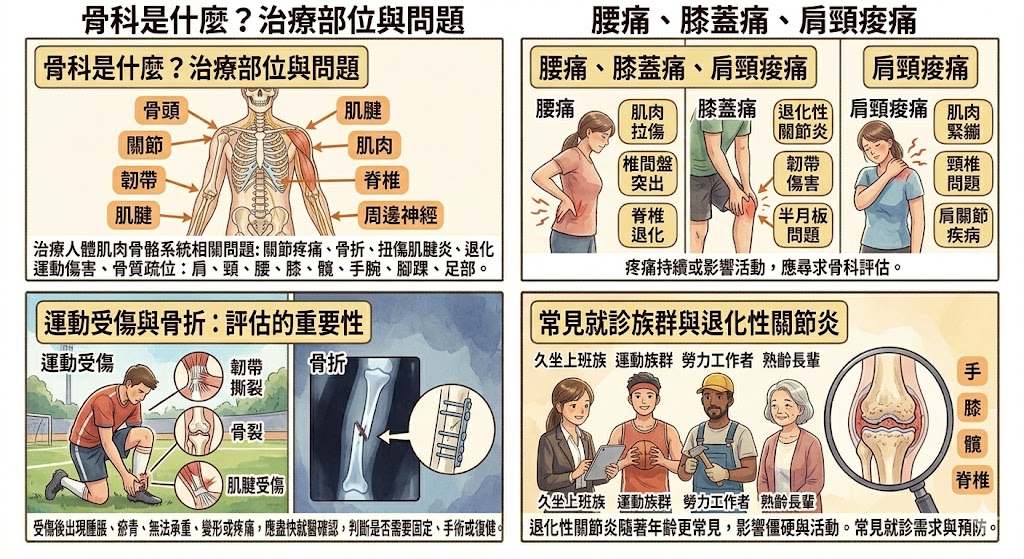
骨科主要評估與治療人體肌肉骨骼系統,包括骨頭、關節、韌帶、肌腱、肌肉、脊椎與周邊神經壓迫相關問題。常見就診部位包含肩膀、頸椎、腰椎、膝蓋、髖關節、手腕、腳踝與足部。
像是關節疼痛、骨折、扭傷、肌腱炎、脊椎退化、運動傷害與骨質疏鬆相關骨折風險,都屬於骨科常見評估範圍。
腰痛、膝蓋痛與肩頸痠痛可以看骨科嗎?
可以。腰痛可能和肌肉拉傷、椎間盤突出、脊椎退化或姿勢問題有關;膝蓋痛可能和退化性關節炎、韌帶傷害、半月板問題或過度使用有關;肩頸痠痛則可能和肌肉緊繃、頸椎問題或肩關節疾病有關。
如果疼痛持續超過一段時間、反覆發作或影響日常活動,建議由骨科醫師評估,不要只靠痠痛貼布或止痛藥長期壓下症狀。
運動受傷與骨折為什麼需要骨科評估?
運動受傷可能不只是肌肉痠痛,也可能包含韌帶撕裂、骨裂、關節脫位、肌腱受傷或軟骨損傷。骨折則更需要透過影像檢查確認位置、嚴重程度與是否需要固定或手術。
若受傷後出現明顯腫脹、瘀青、無法承重、關節變形或疼痛加劇,應盡快就醫。骨科醫師會依檢查結果判斷是否需要固定、復健、藥物或進一步治療。
哪些族群最常有骨科就診需求?
常見族群包含久坐上班族、運動族群、勞力工作者、熟齡族群、長輩、姿勢不良者,以及曾受傷或長期關節疼痛的人。
隨著年齡增加,退化性關節炎、骨質疏鬆與脊椎退化也更常見。退化性關節炎常影響手、膝、髖與脊椎等關節,症狀通常包含疼痛、僵硬與活動受限。
二、骨科常見症狀有哪些?
關節疼痛與活動受限代表什麼問題?
關節疼痛可能和退化、發炎、受傷、韌帶問題、軟骨磨損或過度使用有關。如果同時出現活動受限、關節僵硬、腫脹或走路不穩,就需要進一步檢查。
例如退化性關節炎常見於膝蓋、髖關節、手部與脊椎,症狀可能隨活動增加而變明顯,也可能在早晨或久坐後感到僵硬。
手麻、腳麻與神經壓迫有哪些關聯?
手麻或腳麻不一定是血液循環不好,也可能和神經壓迫有關。例如頸椎壓迫可能造成手麻、手臂疼痛或無力;腰椎椎間盤突出或脊椎狹窄,則可能造成坐骨神經痛、腳麻或下肢無力。
椎間盤突出可能發生在脊椎不同位置,常見於下背部,症狀可能包含手腳疼痛、麻木或無力,但也有些人沒有明顯症狀。
長期痠痛一定是骨頭問題嗎?
不一定。長期痠痛可能來自肌肉緊繃、姿勢不良、筋膜疼痛、肌腱發炎、神經壓迫、關節退化或內科疾病。疼痛位置不一定等於問題來源,例如腰痛可能是肌肉問題,也可能和椎間盤或神經有關。
因此,若長期痠痛反覆發作,建議由醫師評估,而不是自行判斷一定是骨頭或筋膜問題。
哪些症狀代表需要盡快就醫?
如果出現劇烈疼痛、受傷後無法站立或行走、明顯變形、麻木無力加重、大小便控制異常、發燒合併關節腫痛,或疼痛持續惡化,都建議盡快就醫。
特別是下背痛若合併大小便控制困難、明顯下肢無力或麻木範圍擴大,應視為警訊,盡快接受醫療評估。
三、骨科常見治療方式有哪些?
骨科藥物治療通常包含哪些內容?
骨科藥物治療常見包含止痛藥、消炎藥、肌肉鬆弛劑或局部外用藥物,目的多半是減輕疼痛、發炎與肌肉緊繃。用藥方式會依症狀、年齡、腸胃狀況、腎功能與其他疾病史調整。
藥物通常是治療的一部分,不代表只靠吃藥就能解決所有問題。若疼痛來源和姿勢、肌力不足或關節退化有關,仍可能需要復健、運動訓練或生活調整。
復健治療與物理治療差在哪?
復健治療通常是較廣泛的醫療安排,可能包含物理治療、運動訓練、儀器治療、疼痛控制與功能恢復。物理治療則更偏向實際治療手段,例如熱敷、電療、牽引、徒手治療與運動指導。
對部分關節炎患者,物理治療有助於改善關節活動度、強化周邊肌肉,也可能搭配支架或輔具增加穩定性。
注射治療與手術什麼情況會需要?
注射治療可能用於特定關節疼痛、發炎、肌腱問題或退化性關節疾病,實際是否適合要由醫師評估。常見注射方式包含類固醇、玻尿酸或其他治療選項,但每種都有適應症與限制。
手術通常不是第一步,多數骨科問題會先從保守治療開始。像椎間盤突出,許多人的症狀會隨時間改善,手術通常只有在特定嚴重狀況或保守治療無效時才會考慮。
骨科治療會依年齡與症狀不同嗎?
會。年輕族群常見運動傷害、扭傷、肌腱炎或姿勢問題;熟齡族群則較常見退化性關節炎、脊椎退化與骨質疏鬆。不同年齡、工作型態與活動需求,都會影響治療方向。
同樣是膝蓋痛,年輕人可能和運動傷害有關,長輩則可能和退化或軟骨磨損有關,因此不能用同一套方式處理所有人。
四、骨科常見疾病有哪些?
退化性關節炎有哪些常見症狀?
退化性關節炎是常見的關節疾病,主要和關節軟骨逐漸磨損有關。常見症狀包含關節疼痛、僵硬、腫脹、活動受限,以及上下樓梯或久走後不舒服。
退化性關節炎無法簡單逆轉,但可透過體重控制、運動、物理治療、藥物與生活調整管理症狀。
椎間盤突出與脊椎問題解析
椎間盤突出常見於下背部,也可能發生在頸椎。當突出的椎間盤壓迫神經時,可能造成疼痛、麻木、刺痛或肌力下降。
不過並不是所有椎間盤突出都需要手術,許多症狀可透過藥物、復健、姿勢調整與時間改善。若症狀嚴重或出現神經功能惡化,才會進一步評估其他治療。
五十肩、肌腱炎與運動傷害差在哪?
五十肩常見表現是肩關節疼痛與活動角度受限,尤其抬手、穿衣或睡覺壓到時容易不舒服。肌腱炎則多和過度使用、重複動作或肌腱退化有關。
運動傷害範圍更廣,可能包含扭傷、拉傷、韌帶撕裂、半月板損傷或骨折。不同問題治療方式不同,因此建議先確認診斷再安排復健或運動。
骨折與骨質疏鬆有哪些治療重點?
骨折治療重點在於確認骨折位置、移位程度、穩定性與是否影響關節功能。輕微骨折可能透過固定與休養恢復,嚴重骨折可能需要手術固定。
骨質疏鬆則會增加骨折風險,尤其長輩或停經後女性更需要注意。骨骼健康可透過負重運動、阻力訓練、營養與醫師評估管理。
五、第一次看骨科需要注意什麼?
骨科看診前需要準備哪些資料?
看診前可以先整理疼痛位置、疼痛時間、發生原因、是否有受傷、疼痛是否會延伸到手腳,以及過去是否做過檢查或治療。如果有 X 光、MRI、超音波報告或用藥紀錄,也可以帶去給醫師參考。
資料越完整,醫師越容易判斷是否需要進一步檢查。
X 光、超音波與 MRI 有什麼差別?
X 光常用來看骨骼排列、骨折、關節退化與骨刺等問題。超音波常用於肌腱、韌帶、滑囊、軟組織與部分關節周邊檢查。MRI 則能看得更細,常用於椎間盤、韌帶、軟骨、神經壓迫與深層軟組織評估。
不是每次看骨科都一定要照 MRI,醫師會依症狀與初步檢查結果判斷。
疼痛位置與時間為什麼需要詳細描述?
疼痛是骨科診斷的重要線索。例如走路痛、上下樓梯痛、久坐痛、晚上痛、活動後痛或休息也痛,代表的問題可能不同。
描述時可以說明疼痛從什麼時候開始、是否有受傷、痛感是刺痛、痠痛、麻痛還是電痛,以及哪些動作會加重或緩解。
骨科就診時可以詢問哪些問題?
可以詢問可能原因、是否需要影像檢查、目前治療選項、是否需要復健、多久回診、哪些動作要避免,以及什麼情況需要立即回診。
若醫師建議注射或手術,也可以詢問適應症、風險、替代方式與恢復期,幫助自己做出更清楚的決定。
六、如何保養骨骼與關節健康?
久坐與姿勢不良會影響骨骼健康嗎?
會。久坐可能讓核心肌群與臀腿肌力下降,也容易造成肩頸、腰背與髖部壓力增加。長期姿勢不良則可能讓部分肌肉過度緊繃,導致疼痛反覆出現。
建議每 30 到 60 分鐘起身活動,並調整螢幕高度、椅子支撐與坐姿習慣。
哪些運動有助於維持關節穩定?
有助於關節穩定的運動包含肌力訓練、核心訓練、阻力訓練、快走、游泳、腳踏車與平衡訓練。重點是循序漸進,不要一開始就做過高強度運動。
對骨骼健康來說,負重運動與阻力訓練都很重要;使用重量器材、自由重量、彈力帶或自身體重訓練,都能讓肌肉更強壯並刺激骨骼。
體重控制與關節壓力有什麼關係?
體重越高,下肢關節承受的壓力通常越大,尤其膝蓋、髖關節與腳踝更明顯。對已有退化性關節炎或膝蓋痛的人來說,體重管理常是減輕關節負擔的重要一環。
體重控制不一定要激烈減重,而是透過飲食、運動與生活習慣逐步改善。
日常生活如何降低運動傷害風險?
運動前要暖身,運動後要收操,並依能力調整強度。若長期沒有運動,不建議突然進行高強度跑跳或重量訓練。
平常也要注意鞋子支撐、運動姿勢、休息時間與疼痛警訊。疼痛若持續加劇,就不要硬撐訓練。
七、骨科醫療與未來治療趨勢
微創手術為什麼越來越普及?
微創手術強調較小傷口、較少組織破壞與較快恢復,常見於關節鏡、脊椎手術與部分骨折固定。不過是否適合微創,仍要依病情、影像檢查與醫師評估決定。
微創不代表沒有風險,也不是每個骨科問題都需要手術。
再生醫療與關節治療有哪些新發展?
近年再生醫療、注射治療與組織修復相關技術受到關注,常被討論於關節疼痛、肌腱問題與運動傷害領域。不過不同治療仍有適應症與證據限制,不能把新技術視為萬用方法。
接受任何自費或新興治療前,都應了解療程目的、限制、費用與可能風險。
智慧復健與數位醫療如何改變治療方式?
智慧復健可透過穿戴裝置、遠距追蹤、動作感測與數位紀錄,協助患者追蹤復健進度。對需要長期復健的人來說,數位工具能提高參與度,也能讓醫療團隊更了解恢復狀況。
未來骨科治療會更重視個人化與長期管理。
未來骨科治療會朝哪些方向發展?
未來骨科治療會朝向精準診斷、微創治療、個人化復健、疼痛管理與預防醫學發展。除了治療疾病,也會更重視避免受傷、延緩退化與維持日常活動能力。
對患者來說,越早了解問題來源,越有機會透過保守治療與生活調整降低惡化風險。
結論
骨科主要處理骨骼、關節、肌肉、韌帶、肌腱、脊椎與運動傷害相關問題,從腰痠背痛、關節疼痛到骨折與關節退化,都可能需要專業骨科評估。若疼痛持續、活動受限、麻木無力或受傷後無法正常活動,建議及早就診,不要長期自行忍耐。
骨科治療不一定等於開刀,常見方式包含藥物、復健、物理治療、注射治療、生活調整與必要時手術。真正重要的是找出疼痛來源,並依照個人狀況安排合適的治療與復健方式,才能讓身體功能逐步恢復,也降低反覆受傷的風險。
常見QA
Q1:骨科主要看哪些問題?
A:骨科主要看骨骼、關節、肌肉、韌帶、肌腱、脊椎與運動傷害相關問題,例如骨折、關節疼痛、腰痛、膝蓋痛、五十肩與椎間盤問題。
Q2:腰痛和肩頸痠痛可以看骨科嗎?
A:可以。腰痛與肩頸痠痛可能和肌肉、關節、脊椎或神經壓迫有關,若疼痛反覆或影響生活,建議由骨科醫師評估。
Q3:骨科一定會照 X 光嗎?
A:不一定。醫師會依症狀、受傷狀況與理學檢查判斷是否需要 X 光、超音波、MRI 或其他檢查。
Q4:運動傷害需要看骨科還是復健科?
A:若有急性受傷、腫脹、無法承重、疑似骨折或關節不穩,可先看骨科;若主要是恢復訓練、肌力調整與功能復健,也可能需要復健科協助。
Q5:骨科治療一定需要開刀嗎?
A:不一定。多數骨科問題會先以藥物、復健、物理治療、注射或生活調整處理,只有特定嚴重狀況或保守治療無效時才會考慮手術。
Q6:關節退化可以改善嗎?
A:退化性關節炎的結構變化通常難以完全逆轉,但可透過體重控制、運動訓練、物理治療、藥物與醫師評估的治療方式管理症狀、維持活動能力。
.jpg)

